Оперативното лечение на артрозната болест и остеопоротичните фрактури на гръбнака се осъществява миниинвазивно
Проф. д-р Владимир Ставрев, дмн
Катедра по ортопедия и травматология
Медицински университет – Пловдив
Проф. д-р Владимир Ставрев, дмн е специалист по ортопедия и травматология с над 30-годишен опит в България и чужбина. Ръководител е на Катедрата по ортопедия и травматология към Медицински университет – Пловдив. Член е на Националния експертен съвет по ортопедия и травматология, както и Републикански консултант по специалността към Спешна помощ. Той е също така и външен експерт към фонда за лечение на деца и фонда за лечение на възрастни към Националната здравноосигурителна каса. Можете да запишете час за консултация и преглед на тел. 0888 944 246 или 032 602 946.
_____
Проф. Ставрев, поканихме Ви за корицата на майския брой, защото Вие работите от 30 години в Пловдив и сте единствения професор по ортопедия и травматология за региона на централна и Южна България. Разкажете ни за Вашата професионална кариера.
Благодаря за поканата, за мен е удоволствие. Роден съм в град Пловдив, възпитаник съм на Медицинския университет – Пловдив. Ортопед съм от втора генерация, тъй като баща ми проф. Павел Ставрев, дмн беше председател на Българското дружество по ортопедия и травматология, както и учител на по-голямата част от ортопедите в региона. Специализирал съм ендопротезиране на големите стави в South Warwickshire Hospital – Англия, гръбначна хирургия в Париж – Франция и Новосибирск – Русия. Провел съм и множество други международни специализации. Към момента ръководя Катедрата по ортопедия и травматология към Медицински университет – Пловдив.
Защо избрахте ортопедията и травматологията, все пак в медицината има и други специалности?
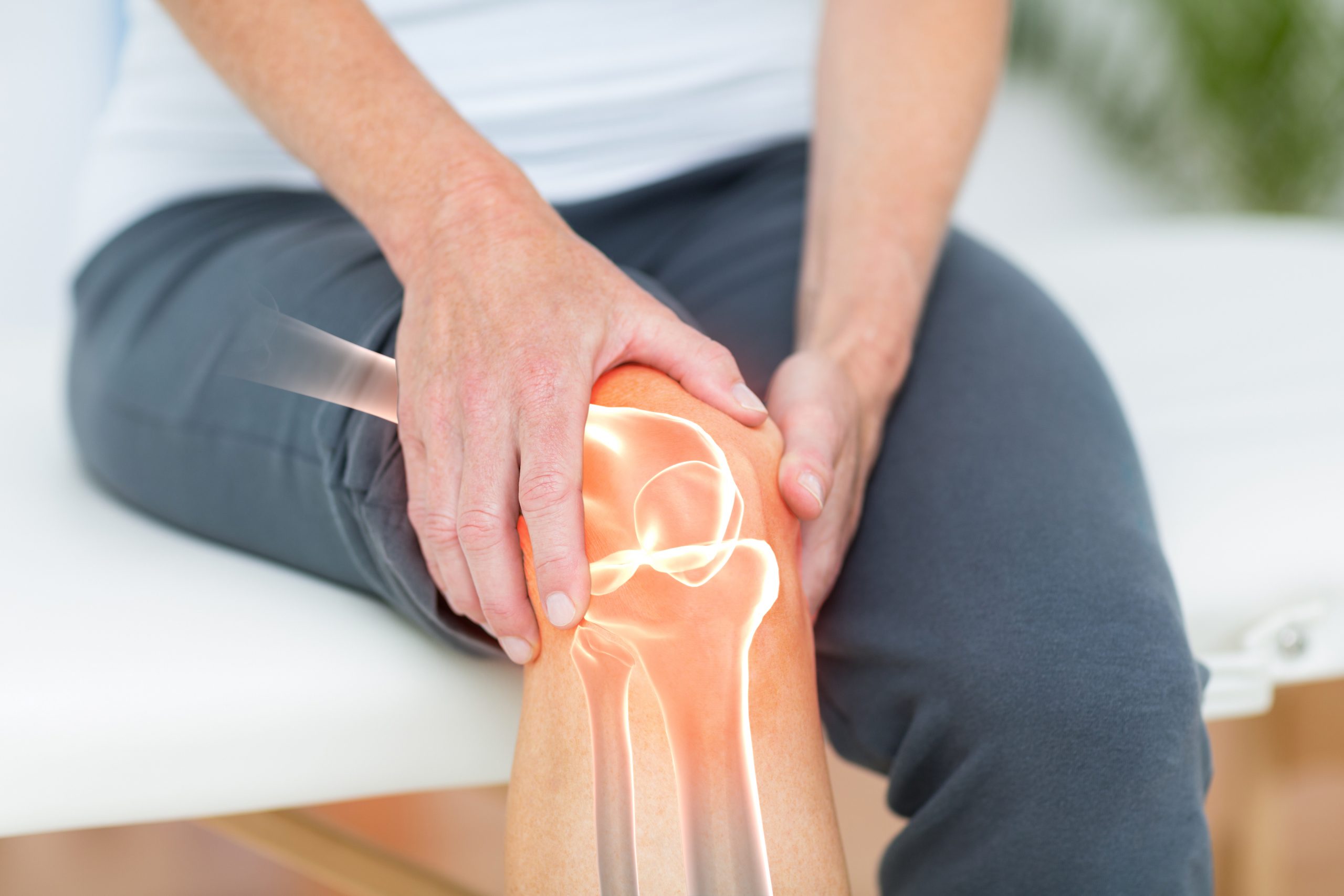
В моята специалност има много направления, но за себе си аз избрах хирургията на големите стави и гръбначната хирургия. И двете направления са свързани с големи и доста често рискови операции, а това води до по-голямо лично удовлетворение, когато крайния успех е вече постигнат. Напоследък се занимавам активно с индивидуално туморно ендопротезиране с оглед избягване на ампутация и съхраняване на засегнатия от тумор крайник. Приоритет в работата ми е миниинвазивното ендопротезиране на големите стави (тазобедрена, колянна и раменна) с цел максимално бързото възстановяване на пациента. Активно използвам в ежедневната си практика миниинвазивни техники за укрепване на прешленното тяло при остеопоротични фрактури на гръбнака.
На няколко пъти споменахте термина миниинвазивни техники, за какво всъщност става въпрос?
Съвременната медицина и в частност съвременната ортопедия и травматология са пациент-центрирани. Идеята е оперативната намеса да се извърши с минимален разрез, по максимално щадящ подход, така че по никакъв начин да не се нарушава нормалното качество на живот на пациента. Така например при възрастни пациенти с остеопоротични фрактури на гръбнака успяваме безкръвно да повдигнем чрез балон-катетри смачкания прешлен и пак безкръвно да го пломбираме със специфичен костен цимент. При тазобедрено ендопротезиране достигаме до засегнатата от коксартроза става с минимален срез между мускулите и непосредствено след операцията пациентът е в състояние да се движи самостоятелно. В миналото при тумори на костите обикновено се прибягваше до ампутация на крайника. Сега правим внимателно планиране, изработваме 3D модел на формацията и запазваме крайника като премахваме до здраво само засегнатия участък от костта, който заместваме с индивидуална туморна мегаендопротеза.
Споменахте за туморно ендопротезиране, то възможно ли е при деца?
Да, туморното мегаендопротезиране е напъно възможно при деца като за целта са разработени така наречените растящи ендопротези. Това са изкуствени стави, които могат да се удължават по механичен или електромагнитен път така че оперираният крайник на детето да може да расте, както расте срещуположния. Наскоро оперирахме едно 4-годишно дете, като му имплантирахме точно такава растяща ендопротеза. Поради малката възраст на детето мегаендопротезата беше планирана така, че да може да расте под и над коляното. Това са скъпи импланти, които за щастие при деца се поемат изцяло от българската държава през Фонда за лечение на деца към НЗОК.
Обяснете ни повече за миниинвазивното ендопротезиране на тазобедрената става.
Наскоро в Медицинския университет – Пловдив проведохме кадавър курс по миниинвазивно ендопротезиране на тазобедрената става чрез директен преден достъп. Курсът беше воден от най-опитните български ортопед-травматолози, използващи този достъп, както и от унгарски колега, който има над 5000 операции с тази техника. Идеята беше да популяризираме тази максимално щадяща операция за смяна на тазобедрената става сред колегите, защото точно такива са тенденциите, както в Европа, така и отвъд океана. На курса беше детайлно представена кожната инцизия тип „бикини“, при която среза попада в ингвиналната гънка и следоперативно въобще не личи, че е извършвана намеса по смяна на тазобедрената става.
Какво ще ни посъветвате, ако искаме да си изберем ортопед, който да ни постави изкуствена става?
Ендопротезирането на големите стави е строго регламентирана процедура в България. За извършването на такава операция освен призната специалност, ортопед-травматолога трябва да е преминал 30-дневен курс по тази високо- специализирана дейност в университетска клиника, след което да е положил успешно изпит. За всяка една поставена изкуствена става се води отчет в Здравната каса, като срещу всяка операция се записва уникалния идентификационен номер (УИН) на ортопеда, извършил операцията. С оглед безопасността на пациентите се изисква един ортопед да извършва минимум 20 ендопротезни замествания годишно, за да поддържа своята квалификация. Тъй като достъпа до регистъра на НЗОК е вече свободен за граждани, е уместно преди да се подложи на операция, пациентът да провери – колко изкуствени стави годишно поставя избраният от него ортопед-травматолог. Опитът и фактите са винаги по-достоверни от гръмките реклами и големите обещания.

Вие лично колко изкуствени стави годишно поставяте?
Както вече Ви споменах в началото на нашия разговор, поради факта че съм както републикански, така и национален консултант по ортопедия и травматология доста често съм повикван в различни болници за оказване на консултативна помощ. Тъй като нашата специалност е хирургична, обикновено се налага да взема пряко участие в операцията. Не съм смятал точната бройка, но със сигурност са повече от 150 за една календарна година.
Какво става, когато една изкуствена става се износи?
Съвременните изкуствени стави са високотехнологични и доста трудно се износват. По-често се наблюдава така нареченото „асептично разхлабване на ендопротезата“. Това се среща по-често при жени, тъй като при тях имаме комбинация между постменопаузална и сенилна остеопороза като разхлабването се наблюдава най-вече при старите модели ендопротези, които се закрепват за костта чрез костен цимент. Именно затова аз обикновено препоръчвам на моите пациенти да си имплантират високотехнологична безциментна тазобедрена ендопротеза и само когато те нямат финансова възможност за това, поставям от по-стария модел изкуствени стави, които са с циментно закрепване. Операциите свързани с подмяна на вече разхлабени или инфектирани изкуствени стави е разрешено да се извършват само в големи клиники от трето ниво на компетентност. Тези ревизионни операции заемат немалък обем от нашата дейност, тъй като вече в почти всички отделения по ортопедия и травматология от второ ниво се поставят първично изкуствени стави, които след като се разхлабят или инфектират обикновено попадат при нас. Всичко това е направено, за да може максимално да бъде защитено здравето на българските пациенти, защото моите лични наблюдения показват, че колкото по-млад и неопитен е един ортопед-травматолог, то толкова по-агресивен и по-опасен за здравето на болния е той.
В началото на интервюто споменахте за миниинвазивните техники за укрепване на прешленното тяло при остеопоротични фрактури на гръбнака. Разкажете ни нещо повече за това.
Моята голяма докторска дисертация е посветена на фрактурите на гръбнака в гръдно-поясния дял. В тази своя разработка аз съм отделил една цяла глава на миниинвазивните техники за укрепване на прешленното тяло при остеопоротични или патологични фрактури. Още през 1997 год., веднага след завръщането си от специализация в Париж, Франция аз въведох в Пловдив техниката „вертебропластика“, при която остеопоротично смачканото тяло на прешлена се укрепва чрез специфичен костен цимент. По-късно при този вид фрактури на гръбнака започнах да прилагам техниката „балонна кифопластика“. Разликата е, че при тази процедура остеопоротично смачканият прешлен първо се повдига чрез специални балон-катетри, след което оформените кухини се запълват с цимент за вертебропластика. В нашата серия резултатите от втората техника бяха значително по-добри и затова понастоящем, ние основно прилагаме балонната кифопластика при болезнени остеопоротични или патологични фрактури в гръдно-поясния отдел на гръбнака.
Какво бихте препоръчали на нашите читатели в края на нашия разговор?
На пациентите, страдащи от коксартроза или гонартроза, препоръчвам да избират внимателно своя лекар след като вече са го проучили чрез всички достъпни средства, а на тези които имат остеопоротични фрактури на гръбнака, неповлияващи се от консервативно лечение – да ме потърсят. Движението е здраве, хармония и баланс, водещи до повишено качество на живот.