д-р Теодора Атанасова
УМБАЛ „Пълмед“
Д-р Теодора Атанасова е завършила Медицински университет в гр. Плевен през 2012 г. Своята специалност Педиатрия придобива през 2017 г. Част от екипа педиатри в целодневния Детски неотложен кабинет на УМБАЛ „Пълмед“ ООД гр. Пловдив. Кабинетът работи от понеделник до неделя от 08:00 до 20:00 без предварително записване на часове.
Информация за връзка с д-р Атанасова и Детски неотложен кабинет в УМБАЛ „Пълмед“: Гр. Пловдив, УМБАЛ „Пълмед“, ул. Перущица 1А, блок А, ет.0, тел. тел. 0892 222 952
____________________________________
Определение: Остро инфекциозно заболяване, една от формите на стрептококовите инфекции, протичащо с обща интоксикация, ангина и яркочервен екзантем. Причинява се от стрептококови пирогенни екзотоксини (SPEs) типове A, B и C, продуцирани от група А бета-хемолитични стрептококи (GABHS), намиращи се в носа, ушите, гърлото и кожата.
Обикновено скарлатината се развива от огнище на причинителя, локализирано във фаринкса или тонзилите, обривът се развива в по-малко от 10% от случаите на „стрептокок в гърлото“. Мястото на бактериална репликация обикновено е незабележимо в сравнение с възможните драматични ефекти от освободените токсини. Екзотоксин-медиираните стрептококови инфекции могат да протекат разнообразно от локализирани кожни лезии, през епидемични взривове на скарлатина, до редкия, но изключително смъртоносен стрептококов токсичен шок.
Патофизиология: Еритематозният обрив е свързан с висока температура. Циркулиращият токсин, произведен от GABHS и често наричан еритрогенен, причинява патогномоничния обрив като следствие от локалното производство на възпалителни медиатори и промяна на кожната цитокинова среда. Това води до възпалителен отговор и разширяване на кръвоносните съдове, което предизвиква характерния червен цвят на обрива. Обикновено местата на репликация на GABHS при скарлатина са тонзилите и фаринкса.
Етиология: Скарлатината е стрептококово заболяване. Стрептококите са грам-положителни коки, които растат във вериги. Те се класифицират по способността им да произвеждат зона на хемолиза върху кръвен агар и по разликите в компонентите на въглехидратната клетъчна стена (AH и KT). Те могат да бъдат алфа-хемолитични (частична хемолиза), бета-хемолитични (пълна хемолиза) или гама-хемолитични (без хемолиза).
Стрептококите от група А са нормални обитатели на назофаринкса. Стрептококите от група А могат да причинят фарингит, кожни инфекции (включително еризипелна пиодерма и целулит), пневмония, бактериемия и лимфаденит. Стрептококите са в състояние да оцелеят при екстремни температури и влажност. Инкубационният период на скарлатината варира от 12 часа до 12 дни. Болните са заразни по време на острото заболяване и по време на субклиничната фаза.
Епидемиология: До 10% от населението се разболява от стрептококов фарингит от група А. От тази група около 10% след това развиват скарлатина. Предаването обикновено става по въздушно-капков път, които могат да се разпространяват от заразени пациенти и асимптоматични носители.
В зряла възраст заболеваемостта намалява значително, тъй като имунитетът се развива към най-разпространените серотипове.
Скарлатината се среща предимно при деца на възраст 5-15 години, въпреки че може да се появи и при по-големи деца и възрастни. Не е често срещано при деца на възраст под 3 години. Докато децата навършат 10 години, 80% са развили доживотни защитни антитела срещу стрептококови пирогенни екзотоксини, които предотвратяват бъдеща проява на заболяването. Скарлатината е рядка при деца под 1 година поради наличието на майчини антиекзотоксинови антитела и липсата на предшестваща сенсибилизация.
Мъжете и жените са засегнати еднакво. Не се съобщава за расова или етническа предразположеност към стрептококова инфекция от група А.
Прогноза: Когато заболяването бъде идентифицирано навреме, прогнозата е отлична. Повечето пациенти се възстановяват напълно след 4-5 дни, с отшумяване на кожните симптоми за няколко седмици. Въпреки това, атаките могат да се повторят.
В предантибиотичната ера инфекциите, дължащи се на GABHS, са били основни причини за смъртност и заболеваемост. В исторически план скарлатината е водила до смърт при 15-20% от засегнатите. От появата на антибиотичната терапия смъртността от скарлатина е по-малко от 1%. Въпреки това все още възникват огнища в училища и детски градини поради близкия контакт на на децата в затворени помещения което може да продължи седмици.
Днес, в резултат не само на антибиотичната терапия, но и на повишения имунен статус на населението и подобрените социално-икономически условия, скарлатината обикновено протича доброкачествено.
Съобщава се за много редки усложнения като септицемия, васкулит, хепатит или ревматична треска. Локализираните инфекции на меките тъкани могат да предполагат наличието на подлежащ остеомиелит, но скарлатината може да възникне само от целулит. Когато се установи, че скарлатината се дължи на инфекция на меките тъкани над или близо до костта, трябва да се обмисли оценка за засягане на костите.
Клинична картина: Кожният обрив при скарлатина придружава стрептококовата инфекция на друго анатомично място, най-често тонзилофаринкса. Обикновено заболяването има инкубационен период от 1 до 4 дни. Появата му е внезапна, свързана с фебрилитет, болки в гърлото, главоболие, втрисане, гадене, миалгии и неразположение. Малките деца също могат да имат повръщане, коремна болка и гърчове. Характерният обрив се появява 12-48 часа след началото на треската, първо по шията, а след това се разпространява към тялото и крайниците.
При нелекуван пациент температурата достига пик на втория ден и постепенно се връща към нормални стойности за 5-7 дни. Температурните епизоди се разреждат в рамките на 12-24 часа след започване на антибиотичната терапия.
Скорошна история на излагане на друг индивид със стрептококова инфекция може да помогне при диагностицирането. Пациентът обикновено изглежда в незадоволително общо състояние. Може да има фебрилитет или тахикардия. Може да е налице чувствителна шийна лимфаденопатия.
Лигавиците обикновено са яркочервени и често присъстват разпръснати петехии и малки червени папулозни лезии по мекото небце.
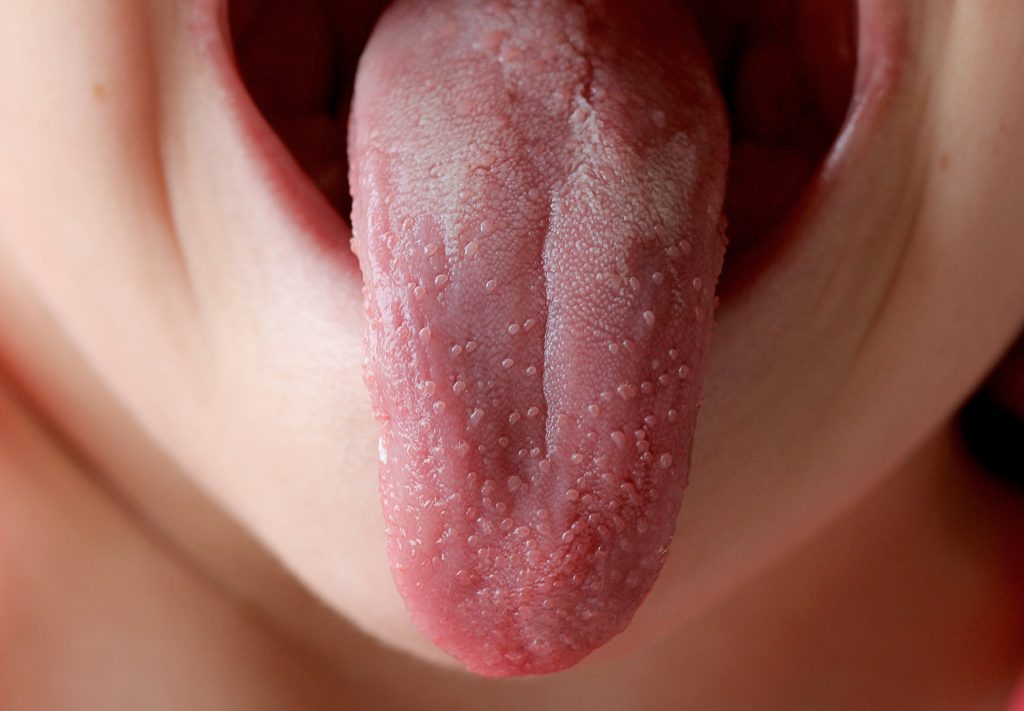
На първи или втори ден езикът е силно покрит с бяла мембрана, през която изпъкват едематозни червени папили (класически вид на бял ягодов език). До 4-ия или 5-ия ден бялата мембрана се отделя, разкривайки лъскав червен език с изпъкнали папили (червен ягодов език). Червени, едематозни, ексудативни тонзили обикновено се наблюдават, ако инфекцията произхожда от тази област.
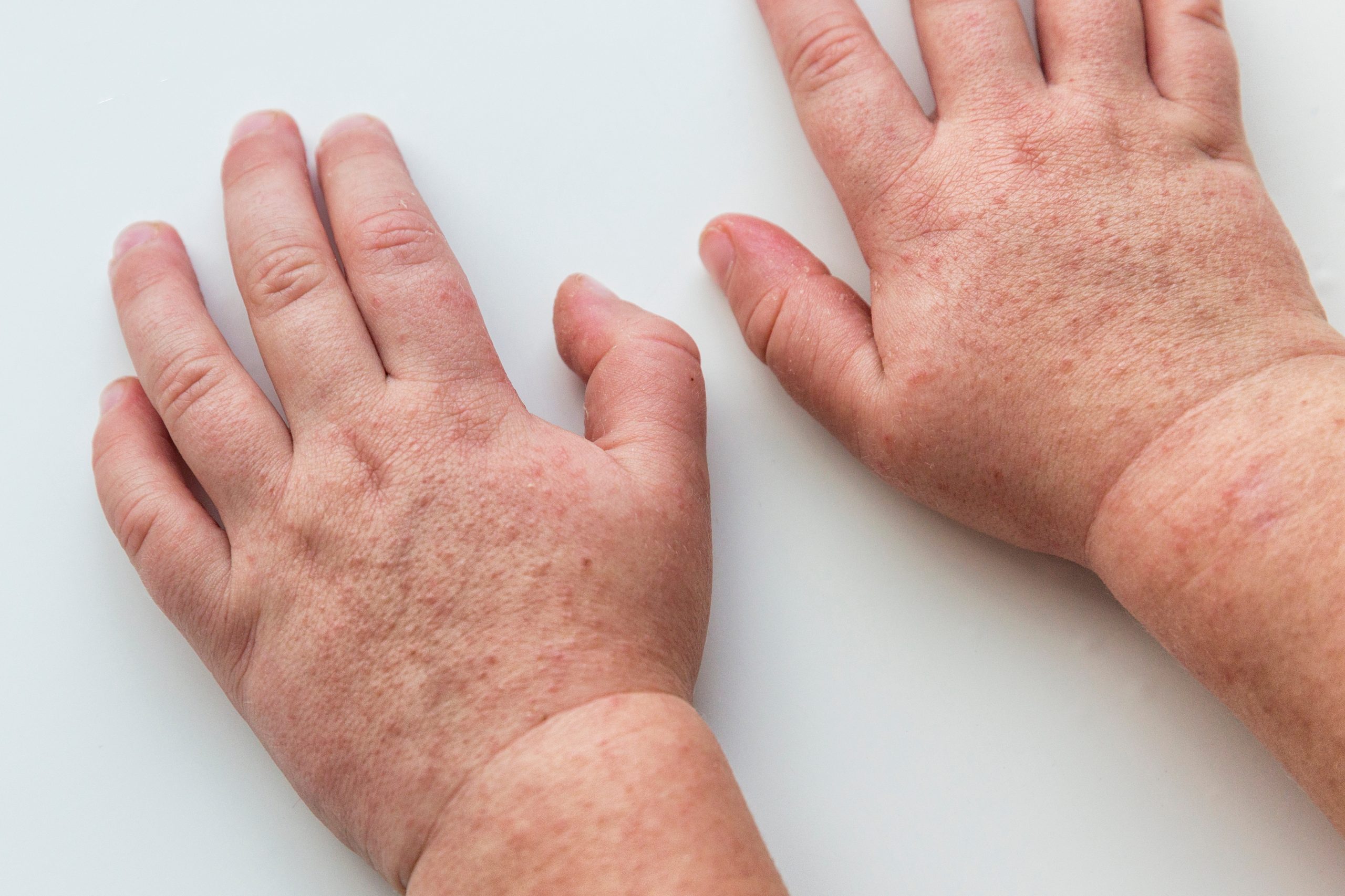
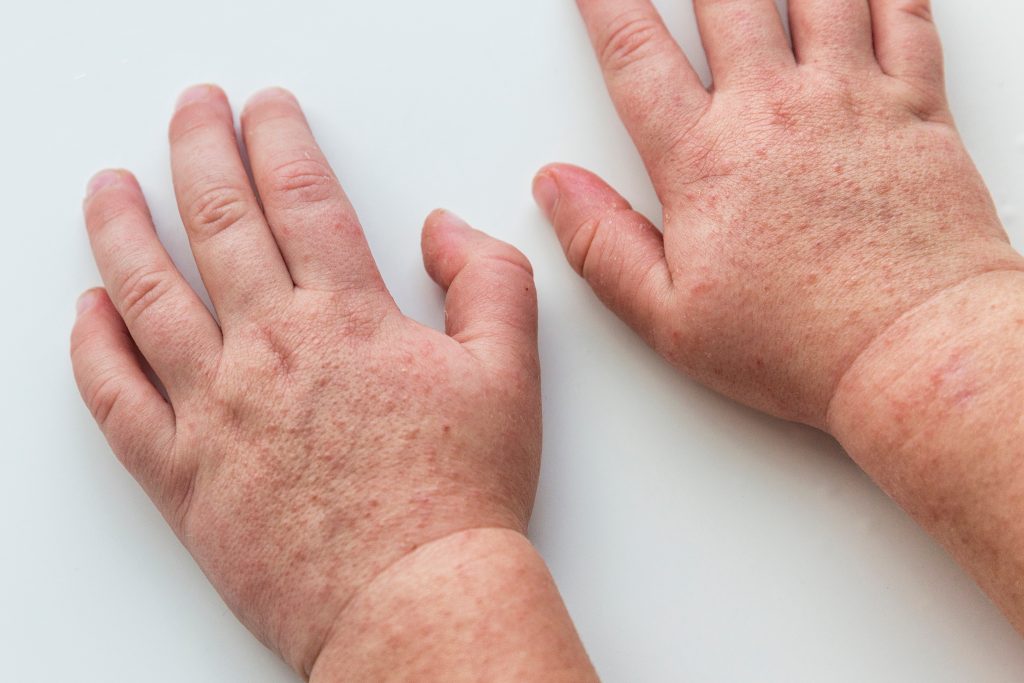
Обикновено екзантема се развива 12-48 часа след началото на високата температура, като първо се появяват еритематозни петна зад ушите, по шията, гърди и мишниците. Характерният обрив се състои от фини еритематозни точки, който се появяват в рамките на 1-4 дни след началото на заболяването. Обривът придава суха, грапава текстура на кожата, за която се съобщава, че наподобява усещането за груба шкурка или т.нар. „гъша кожа“. Еритемата избледнява от натиск. Кожата може да сърби, но обикновено не е болезнена. Разпространението в тялото и крайниците става за 24 часа. Обикновено е изразен в областите на кожните гънки (напр. аксили, подколенни ямки и ингвинални гънки).
Капилярната чупливост се увеличава, заради това могат да се наблюдават напречни зони на хиперпигментация с линейни масиви от петехии в аксиларните, антекубиталните и ингвиналните области (симптом на Пастия). Могат да персистират 1-2 дни след отзвучаване на генерализирания обрив.
Друга отличителна лицева находка е зачервено лице с бледа кожа около устата, брадичката и по носа (триъгълник на Филатов).
Кожният обрив продължава 4-5 дни, последван от фина десквамация, една от най-отличителните черти на скарлатината. Фазата на десквамация започва 7-10 дни след отстраняването на обрива, като люспите се отлепват от лицето. Беленето на дланите и около пръстите настъпва около седмица по-късно и може да продължи до месец или повече. Степента и продължителността на тази фаза са пряко свързани с тежестта на изригването.
Усложнения: Усложненията на скарлатината могат да включват следното: шиен лимфаденит, отит на средното ухо и/или мастоидит, етмоидит, перитонзиларен абсцес, синузит, бронхопневмония, менингит, мозъчен абсцес, интракраниална венозна синусна тромбоза, септицемия, менингит, остеомиелит и септичен артрит, остра бъбречна недостатъчност от постстрептококов гломерулонефрит, хепатит, васкулит, увеит, миокардит, сепсис, синдром на стрептококов токсичен шок.
Седмици до месеци след заболяването могат да се появят напречни бразди (т.е. линии на Beau) върху нокътните плочки и може да се появи косопад (телогенен ефлувиум).
Диференциални диагнози: Усложнения при аборт, отравяне с наркотици, инфекциозна еритема, ексфолиативен дерматит, вирус на Епщайн-Бар (EBV), инфекциозна мононуклеоза, болест на Кавазаки, морбили, еритема токсикум, фарингит, пневмония, рубеола, Pityriasis Rosea, рецидивиращ токсин-медииран перинеален еритем, стафилококов синдром на попарената кожа (SSSS), синдром на токсичен шок, вирусен екзантем
Диагноза: Диагнозата се основава най-вече на клиничната картина. Следните изследвания са показани при съмнение за скарлатина:
- ПКК, ДКК, ЦРП, СУЕ
- От параклиничните изследвания почти винаги се наблюдава левкоцитоза с олевявене, повишени СУЕ и ЦРП, в по-редки случаи е възможна хемолитична анемия.
- Урина + седимент
- При наличие на протеинурия и/или левкоцити и еритроцити от седимент, трябва да се назначи допълнително урокултура и ехография на коремни органи.
- Микробиологично изследване на гърлен или носен секрет или бърз тест за стрептококи
- От 23.06.2023 г. до 13.11.2023 г. в Неотложния педиатричен кабинет са преминали 1949 деца, от тях съмнителни за скарлатина са били 97. На тях са направени бързи стрептестове, от които положителни са били 39 деца.
- Анти-дезоксирибонуклеаза В, AST (антитела срещу стрептококови извънклетъчни продукти), антихиалуронидаза и антифибринолизин могат да бъдат ценни за потвърждаване на диагнозата.
Лечение: Целите при лечението на скарлатина са предотвратяване на остра ревматична болест, намаляване на разпространението на инфекцията, предотвратяване на постстрептококов гломерулонефрит и гнойни усложнения (напр. аденит, мастоидит, етмоидит, абсцеси, целулит), по-кратък период на боледуване.
Антибиотичната терапия е лечението на избор при скарлатина, като то трябва да продължи от 10 до 14 дни.
Профилактика: Понастоящем не съществува ваксина срещу стрептококи от група А. Изолацията и лечението на болните се извършва в дома или в инфекциозно отделение в продължение на 10 дни от деня на заболяването. Преболедувалите се поставят под медицинско наблюдение, с оглед своевременно откриване на настъпили усложнения. Контактните от предучилищна възраст и възрастните контактни, работещи в детски и родилни заведения се подлагат на 7-дневно медицинско наблюдение. При поява на скарлатина в детско и учебно заведение, децата от групата или класа на болния се поставят под медицинско наблюдение 7 дни. За същия период в съответната група на детското заведение не се приемат нови деца, неболедували от скарлатина. На бактериологично изследване за бета-хемолитични стрептококи подлежат преболедувалите, съмнителните и застрашените от ревматизъм, прекарали ставни възпаления и сърдечни смущения във връзка с предишни стрептококови заболявания, лица с вродени сърдечни пороци.
Около 3 седмици след прекарана скарлатина трябва да се проведат следните изследвания: ПКК, ДКК, ЦРП, СУЕ, АСТ, урина + седимент. След 3 месеца трябва да се проведе профилактичен преглед с ревмокардиолог за извършване на ехокардиография.